El injerto ha prendido, la médula nueva ya está en casa, pero el camino no termina ahí. En este vídeo de apenas tres minutos, la Dra. Carmen Albo nos resume de forma magistral qué es la Enfermedad Injerto contra Receptor (EICR), una complicación que afecta en mayor o menor grado a casi todos los pacientes de trasplante alogénico.
Entender que el trasplante es un proceso vivo y que la EICR es una reacción esperable ayuda a reducir la incertidumbre. Como ya hemos visto en otros artículos sobre el trasplante de médula y las pruebas diagnósticas, la clave está en la prevención y el abordaje multidisciplinar.
¿Por qué ocurre la EICR?
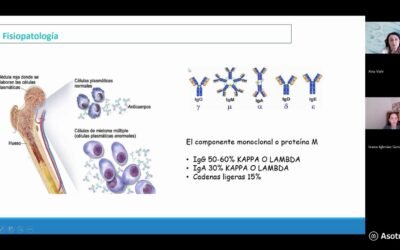
La EICR aparece porque, aunque el donante sea compatible, no es igual al receptor. El sistema inmunológico nuevo (el injerto) reconoce el cuerpo del receptor como extraño y reacciona contra él. Es una señal de que la médula nueva es «fuerte», pero esa fuerza debe ser amortiguada por el equipo médico.
Dos tipos, dos momentos
La Dra. Albo diferencia claramente entre las dos formas de presentación:
- EICR Aguda: Ocurre inmediatamente después del trasplante. Se manifiesta principalmente como una inflamación en tres órganos clave: el estómago, el intestino y el hígado.
- EICR Crónica: Aparece pasados unos meses. Es similar a una enfermedad autoinmune y provoca un «síndrome seco» generalizado que afecta a las mucosas, la piel y otros órganos.
Tratamiento y Calidad de Vida
Lo más importante es que ambas formas tienen tratamiento. Además de los fármacos convencionales, existe la fotoaféresis extracorpórea, una técnica avanzada con apenas efectos secundarios que ayuda a modular la respuesta inmune.
Dado que la EICR puede afectar a cualquier parte del cuerpo, el éxito del tratamiento reside en el abordaje multidisciplinar. Dermatólogos, oftalmólogos y digestólogos trabajan codo con codo con el hematólogo para proteger al paciente y asegurar su calidad de vida.
Recuerda: La EICR aumenta el riesgo de infecciones, por lo que es vital mantener los tratamientos profilácticos indicados por tu equipo de oncohematología.
Puntos clave del vídeo
Tenemos un injerto, es decir, una médula de un donante (0:41) que es, digamos, sana y un receptor que tiene las defensas disminuidas como consecuencia del tratamiento. (0:49) Y esa médula que se pone a un nuevo organismo va a reconocerlo como extraño y va a reaccionar. (0:55) Hay dos tipos de enfermedad de injerto contra el receptor, aguda, que es la que se produce inmediatamente (1:00) después del trasplante, en el momento del injerto, y crónica, cuando se produce pasado unos meses, (1:05) que son completamente diferentes.
(1:08) Esta enfermedad es conocida, pero es importante conocerla, digamos, también a nivel general, (1:17) a nivel del paciente y a nivel de su familia, porque muchas veces uno cree que el trasplante acaba (1:22) en el momento del injerto y no es así. Ahí es cuando surgen estas dificultades que normalmente ya (1:27) el equipo médico va tratando y va previniendo desde el inicio del trasplante, como con medicación, (1:33) para amortiguar esa reacción. (1:36) La enfermedad de injerto contra el bosque de aguda se suele producir fundamentalmente (1:39) entre los órganos, el intestino, el estómago y el hígado.
Se produce una inflamación generalizada, (1:45) pero como digo, se puede prevenir y además se puede tratar. (1:50) Va a ser más importante, generalmente, en el trasplante halogénico de donante no familiar. (1:55) Y la enfermedad de injerto contra huésped o contra receptor crónica se produce ya (2:01) a medio plazo, pasados unos meses, y es completamente diferente.
(2:06) Es una reacción muy parecida a enfermedades de tipo autoinmune. (2:10) Se produce una especie de síndrome seco general en mucosas. (2:14) Puede haber una inflamación crónica del intestino, de la piel, afecta a muchos órganos, (2:20) pero de nuevo, también se puede prevenir, se puede tratar, (2:27) y además tiene un tratamiento no solo farmacológico, sino con una técnica de análisis (2:32) que se denomina fotoférisis extracorporeal, que tiene prácticamente ningún efecto secundario.
(2:39) Muy importante, como afecta a muchos órganos, es el abordaje multidisciplinar, (2:44) es decir, dermatólogos, oftalmólogos, expertos en sistema digestivo, (2:50) todos tienen que colaborar para proporcionar la mayor protección al paciente (2:56) y darle también la mayor calidad de vida. (3:01) Incrementa el riesgo de infecciones y, por tanto, habrá que mantener el tratamiento (3:05) no solo para la propia enfermedad, sino también tratamiento farmacológico para estos pacientes. (3:10) Yo recomiendo este documento de Enfermedad y efecto contrareceptor 360 de Sanofi (3:17) que se hizo con un abordaje multidisciplinar, con múltiples expertos (3:22) y que nosotros participamos también con apoyo desde la Organización Nacional de Trasplantes.